

パーキンソン病の原因は?遺伝やドパミンとの関係、メカニズムを解説

パーキンソン病と診断されたとき、「ようやく診断がついた」とほっとする患者さまもいれば、「なぜ自分がこの病気になったのか」と、深い不安や戸惑いを感じる患者さまもいるでしょう。パーキンソン病に関する多くの研究が進められていますが、根本的な原因は現代医学においても完全には解明されていません。
パーキンソン病の原因は未解明であるものの、発症した方の脳内でどのような変化が起きているかというメカニズムについては多くのことが明らかになっています。この仕組みを正しく理解することが、漠然とした不安を解消し、前向きに治療やリハビリテーションに取り組むための第一歩です。
この記事では、パーキンソン病の発症リスクと考えられている要因や、脳内で起こっている変化、そして前向きに治療やリハビリへ取り組むための心構えについて解説します。
<監修医師の紹介>
坪井 義夫 先生
医療法人徳隣会・つつみクリニック福岡
パーキンソン病専門外来センター センター長
順天堂大学大学院医学研究科
PD長期観察共同研究講座 特任教授
目次
パーキンソン病になる原因は?
パーキンソン病は、難病に分類される神経変性疾患のひとつです。難病とは、「発病の機構が明らかでなく、かつ、治療方法が確立していない希少な疾病であって、当該疾病にかかることにより長期にわたり療養を必要とすることとなるもの」と定義されています(難病の患者に対する医療等に関する法律)。つまり、パーキンソン病になる原因は明らかではないということです。
原因は特定されていないものの、発症リスクを高める要因が複数あることはわかっており、それらが複合的に関わって発症に至ると考えられています。ここでは、パーキンソン病の発症リスクとして知られているものをいくつか見ていきましょう。
遺伝的要因
パーキンソン病患者の大部分は、家族内に同じ病気の方がいない「孤発性(こはつせい)パーキンソン病」と呼ばれるタイプですが、遺伝的要因が関与する「遺伝性パーキンソン病」も存在します。ただし、遺伝性パーキンソン病の割合は、パーキンソン病全体の数%程度です。
遺伝性パーキンソン病では、特定の遺伝子変異が確認されており、これらの変異がドパミンを産生する神経細胞の数の減少を招くと考えられています。
ただし、遺伝子変異を持っている場合でも、必ず発症するわけではありません。遺伝的要因に加えて、加齢や環境など、さまざまな要素が複雑に関係していると考えられています。
加齢
加齢は、パーキンソン病の発症リスクと考えられるうちのひとつです。パーキンソン病は50代~60代に発症することが多く、年齢とともに患者数は増加します。
パーキンソン病の方の脳内では「ドパミン」という神経伝達物質が不足しています。ドパミンが不足する理由のひとつに挙げられるのが、加齢に伴う脳内神経細胞の減少です。
また、加齢により神経細胞の自己修復能力や、外的刺激に対する耐性も低下していくことで、ドパミンを産生する神経細胞が障害を受けやすくなり、パーキンソン病の発症につながる可能性があると考えられています。
環境要因(殺虫剤、頭部外傷など)
環境要因とパーキンソン病の関連についても多くの研究が行われており、現時点では以下のような環境要因がパーキンソン病の発症に関連があるといわれています。
例えば、長期にわたって一部の農薬や殺虫剤にさらされ続けた場合や、頭部に大きな外傷を受けた場合などに、発症リスクを高める可能性があると報告されています。
一方で、カフェインの摂取、喫煙、運動習慣などが発症リスクを低下させる可能性を示唆する研究もあります。
パーキンソン病患者の脳内では何が起きている?
パーキンソン病患者の脳内では、神経伝達物質であるドパミンが不足していることが明らかになっています。そのほかにも、脳の特定の部位や神経細胞に特徴的な変化が起こっています。
ここでは、パーキンソン病患者の脳内で実際に起きている変化について見ていきましょう。
運動機能の司令塔であるドパミンの不足
ドパミンは、脳内で情報を伝える神経伝達物質のひとつで、運動の開始や調整、動きを滑らかにする働きを担っています。神経伝達物質は60種類以上存在しますが、その中でもドパミンは運動機能の「司令塔」といえる存在です。
ドパミンは中脳にある「黒質」で作られ、「線条体」という部位に送られることで、筋肉への指令が適切に調整されています。パーキンソン病を発症した方の脳内では、このドパミンが不足しているため、脳から筋肉への指令がうまく伝わっていません。その結果、運動緩慢・無動、振戦、筋強剛(筋固縮)、姿勢保持障害というパーキンソン病の四大運動症状が引き起こされます。
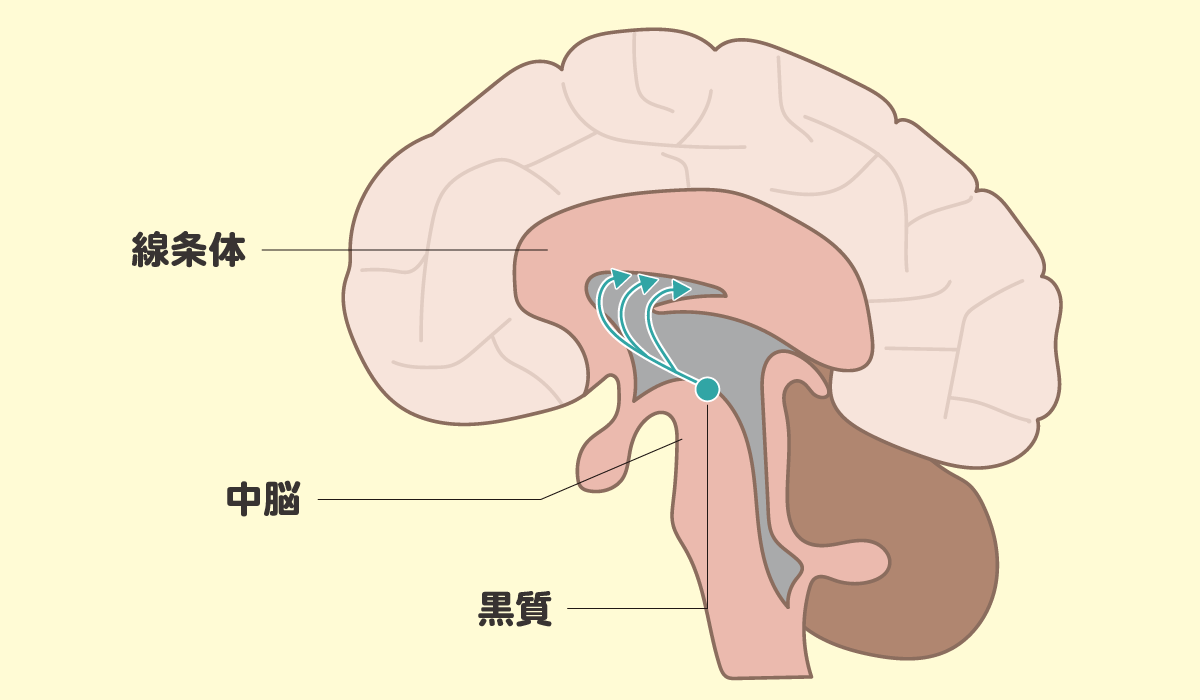
黒質にあるドパミン神経細胞の変性・脱落
ドパミンを産生しているのは、黒質に存在するドパミン神経細胞です。黒質は、健康な状態では肉眼で見ると黒く見える部位ですが、パーキンソン病を発症した方の脳では、この黒色が薄くなっていることが確認されています。
これは、黒質にあるドパミン神経細胞が変性し、徐々に脱落しているためです。神経細胞は一度失われると基本的に再生しないため、ドパミンを作る能力は時間とともに低下し、病気が進行していくと考えられています。
黒質でのレビー小体の出現
パーキンソン病の進行過程では、脳細胞、特に黒質の神経細胞内に「レビー小体」と呼ばれる異常構造物が認められることがあります。
レビー小体は、「α-シヌクレイン」というたんぱく質が異常に凝集してできたものです。α-シヌクレイン自体は健康な方の脳にも存在しますが、何らかの要因によって異常な形で蓄積すると、ドパミン神経細胞を傷付けたり、壊したりすると考えられています。
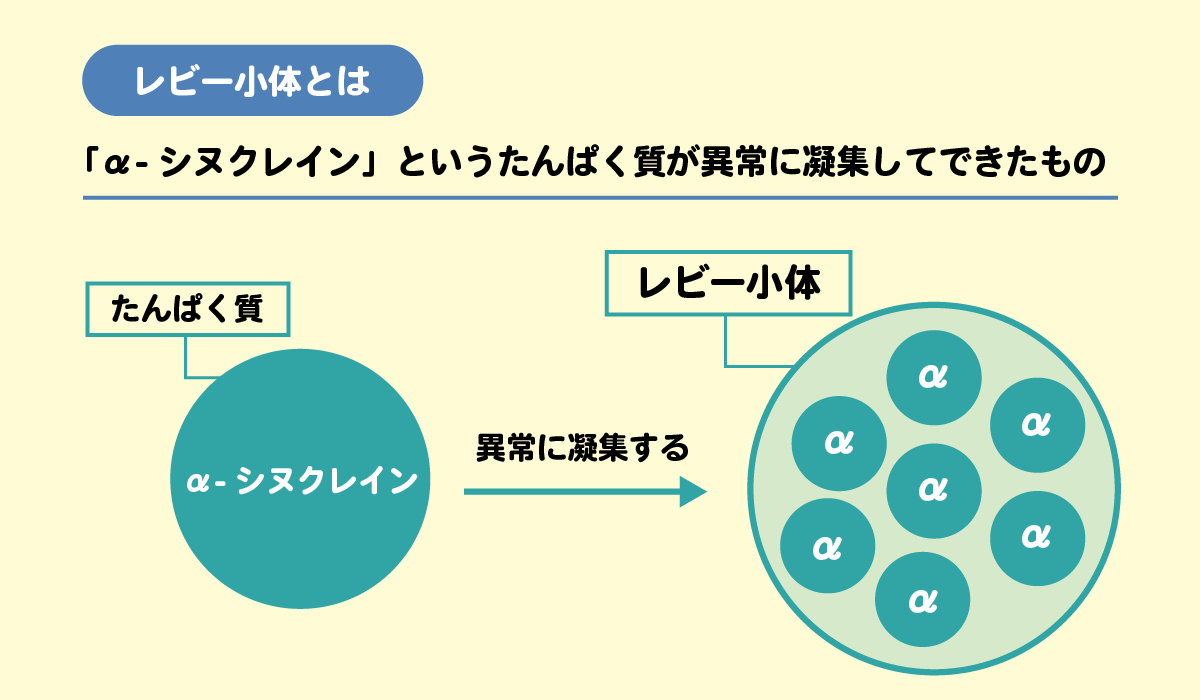
レビー小体は黒質だけでなく、思考や感覚、行動を総合的にコントロールする大脳皮質に出現することもあります。レビー小体が大脳皮質に出現すると認知機能の低下が見られることがあり、これはレビー小体型認知症と共通する病態です。また、末梢の自律神経にレビー小体が出現すると、便秘や血圧変動などの自律神経症状が現れることもあります。
パーキンソン病の治療に取り組む際の心構え
パーキンソン病は進行性の病気であり、診断を受けた時点から治療が始まります。完治を目指す治療法は確立されていませんが、早期から取り組む適切な治療とリハビリによって症状の進行をゆるやかにし、生活機能を長く保つことが可能です。
そのためには、治療内容だけでなく、病気とどう向き合うかという心構えも非常に重要になります。ここでは、パーキンソン病の治療に前向きに取り組むための考え方について見ていきましょう。
パーキンソン病の主な治療は薬物療法とリハビリ
パーキンソン病の治療は、薬物療法とリハビリテーションの2本柱で進められます。
・薬物療法
薬物療法の目的は、ドパミン不足によって引き起こされる症状を改善することです。
治療の中心となるのは「レボドパ」という薬で、この薬の成分は脳内でドパミンに変換され、不足したドパミンを補います。
そのほかにも、レボドパの効果を持続させる薬、不足しているドパミンの代わりに働く薬、振戦など特定の症状をやわらげる薬などがあり、症状の進行度や生活状況に応じて組み合わせて使用されます。どの薬をどの程度使うかは、医師と十分に相談しながら決めていくことが大切です。
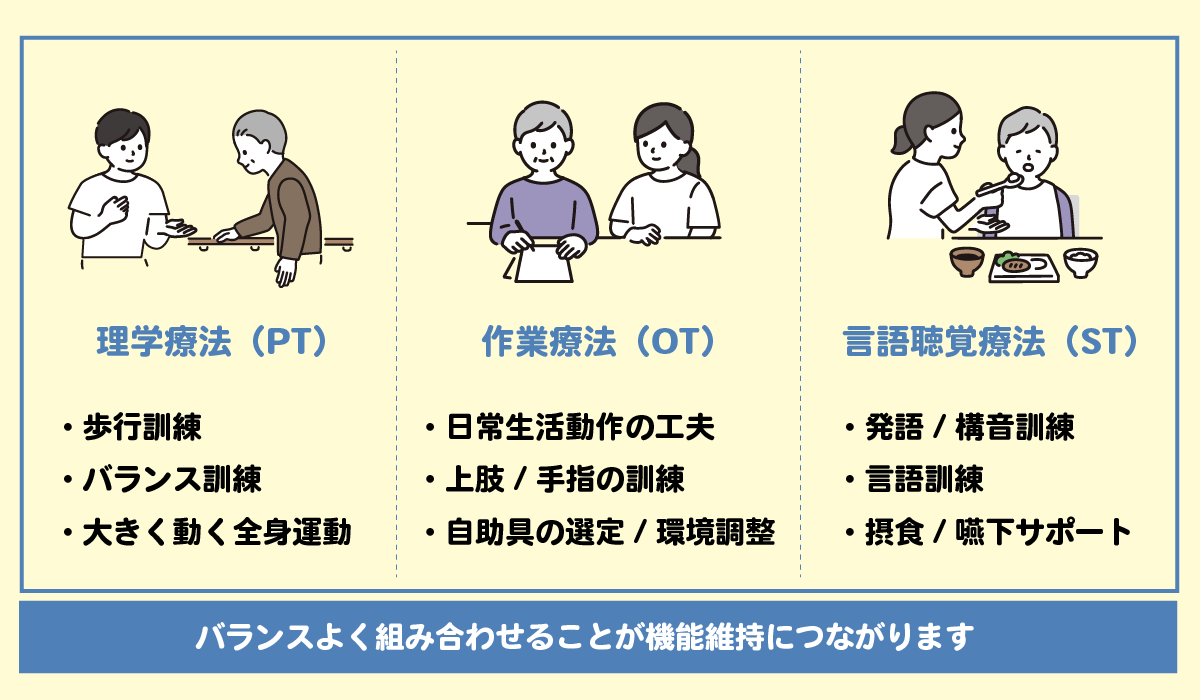
・リハビリテーション
リハビリテーションは、薬物療法だけでは補いきれないバランス機能や姿勢の改善、日常動作の維持に欠かせません。
自宅での運動や自主トレーニングも重要ですが、専門家の評価や助言があってこそ、転倒や痛みのリスクを抑えながら効果的なリハビリが行えます。専門家とは、歩行訓練などを行う理学療法士、手先を使った日常生活動作などの訓練を行う作業療法士、嚥下に関わる口腔機能の訓練や言語訓練を行う言語聴覚士などです。こうした専門家にバランスよく頼ることが、リハビリの効果を最大限にするために重要といえます。
病気に向き合う心と周囲の理解
パーキンソン病の治療を続けていくためには、薬やリハビリと同じくらい、病気に向き合う心のあり方が重要です。
基本は「パーキンソン病はまれでない、怖くない、あきらめない」の3「ない」原則をいつも心に持ち続けてください。
難病と言われてしまうと打つ手がない病気と考え、治療を諦めてしまう方もいるかもしれません。ですが、パーキンソン病は早期から適切な治療とリハビリに取り組むことで症状の進行をゆるやかにし、自分らしい生活を続けることができる病気です。諦めずに、前向きに病気に向き合うことが大切といえるでしょう。
また、病気を恥ずかしいものと感じて周囲に頼れずにいると、精神的な負担が大きくなって治療に取り組めず、症状が悪化するという悪循環に陥ることもあります。必要な支援を受けることは、治療の一部と考えてみてください。
ご家族や身近な方が病気を理解し、つらさを受け止めてくれることが、前向きに治療へ取り組める支えとなるでしょう。
さらに、趣味や日常生活の中で小さな目標を持つことも、心の支えになります。楽しい時間やワクワクする体験を意識的に取り入れることは、心の安定につながるだけでなく、ドパミン分泌にも良い影響があるとされています。前向きな気持ちで治療やリハビリに取り組むことが、病気と長く付き合っていくうえで大切なのです。
パーキンソン病発症の原因を理解し、前向きな一歩を踏み出そう
パーキンソン病の原因は、現時点では完全には解明されていません。しかし、発症した方の脳内ではドパミンが不足し、神経細胞の変性・脱落が起こっていることは明らかになっています。
症状の進行をできるだけゆるやかにするためには、薬物療法とリハビリテーションに早期から取り組み、治療を継続することが極めて重要です。そのためには、病気に向き合う心構えと、家族や周囲の理解・支援が欠かせません。主治医やリハビリ担当者と連携しながら前向きに治療へ取り組むことで、病気とより良い形で付き合っていく道が見えてくるでしょう。
PDハウスには、理学療法士、作業療法士、言語聴覚士が在籍しています。これらの専門スタッフが連携して、入居者さまの症状やご希望に合わせたリハビリをバランスよくサポートします。
入居者さまがリハビリに取り組んだ結果、レクリエーションで行う卓球で勝つといった日常の目標から、外出できるようになる、自宅復帰するといった大きな目標を叶えた方もいらっしゃいます。資料請求やご見学は、こちらからお気軽にお問い合わせください。
参考:
(疾患・用語編) パーキンソン病(日本神経学会)
パーキンソン病(指定難病6)(難病情報センター)
-
この記事を監修した人
坪井 義夫 先生
医療法人徳隣会 つつみクリニック福岡 パーキンソン病専門外来センター センター長
順天堂大学大学院医学研究科 PD長期観察共同研究講座 特任教授
おすすめ記事
その他の医師・専門家
-
各種SNSにて最新情報配信中!
-
PDハウスの日常生活を
ブログでご紹介SUNブログはこちら
-
パーキンソン病のお役立ち情報を
小冊子で配布資料詳細はこちら
-
メールマガジンで
パーキンソン病のお役立ち情報を配信中メルマガ登録はこちら























